Non-spécialistes : Rappels utiles pour la gestion de situations courantes sous anticoagulants oraux directs
Quelle est la conduite à tenir en cas d’intervention chez un patient sous anticoagulant oral direct (AOD) ?
Intervention planifiée
La figure 1 présente les délais d’interruption et de reprise des AOD en fonction du risque hémorragique de l’intervention chirurgicale/procédure invasive planifiée.
Les actes invasifs à risque hémorragique faible les plus courants comprennent la chirurgie cutanée, la chirurgie de la cataracte, certains actes de chirurgie bucco-dentaire (extractions dentaires, chirurgie parodontale, positionnement d’implant) et certains actes d’endoscopie digestive sans biopsie ou résection.1,2 Lorsqu’une telle intervention est planifiée, il n’y aura pas de prise de l’AOD la veille au soir ni le matin de l’intervention, quel que soit le schéma thérapeutique du patient.1 La reprise de l’AOD pourra avoir lieu au moins 6 heures après la fin de l’intervention, en l’absence d’évènement hémorragique particulier et/ou de contre-indication chirurgicale.2,3
En ce qui concerne les actes invasifs à risque hémorragique élevé, par exemple une chirurgie cardiaque, neurochirurgicale, thoracique ou abdominale, l’AOD sera interrompu au moins 48 heures avant la procédure, puis repris à dose thérapeutique entre 24 et 72 heures après la procédure, dès que l’hémostase du patient sera jugée satisfaisante.2,3
Figure 1 : Modalités d’interruption et de reprise des AOD en fonction du risque hémorragique de l’intervention chirurgicale/procédure invasive planifiée.2,3
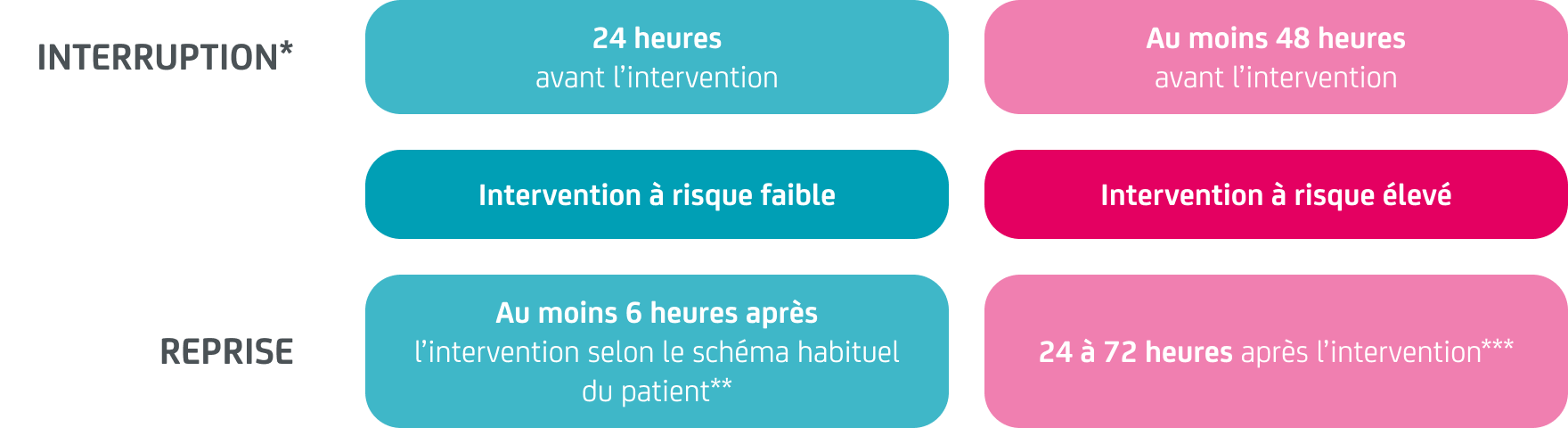
* A adapter en fonction :
- Des caractéristiques du patient : âge, poids (< 50kg), risque thromboembolique, risque hémorragique, médicaments concomitants, comorbidités (fonction rénale), évènement cardiovasculaire récent (≤ 3 mois).
- Des facteurs chirurgicaux : risque hémorragique de la procédure, conséquences des complications hémorragiques, caractéristiques de l’anesthésie planifiée, reprise anticipée de l’AOD
** En cas d’accident hémorragique peropératoire, le schéma de reprise à appliquer est celui de l’intervention à risque hémorragique élevé.
*** En cas d’indication à une tromboprophylaxie veineuse, administrer une héparine à dose prophylactique au moins 6 heures après l’intervention
Intervention non planifiée
En cas d’intervention chirurgicale non planifiée à risque hémorragique faible, l’arrêt de l’AOD, le dosage de sa concentration ou sa réversion n’est probablement pas recommandé (grade 2+).4
Dans le cas d’une procédure invasive à risque hémorragique élevé, il est suggéré de mesurer la concentration plasmatique de l’AOD avant d’effectuer la procédure (avis d’experts). Le seuil hémostatique de sécurité est défini à 50 ng/ml, sauf pour la neurochirurgie intracrânienne et les gestes neuraxiaux où il est de 30 ng/ml.4 La concentration plasmatique de l’AOD et la possibilité de retarder l’intervention guident la prise de décision.
- Lorsque la concentration en AOD est inférieure au seuil de sécurité hémostatique visé, réaliser la procédure sans réversion est probablement recommandé (grade 2+ ou 2- en fonction du type d’AOD).4
- Lorsque la concentration en AOD est supérieure au seuil de sécurité hémostatique visé :
- Si la procédure peut être décalée sans risque pour le patient, attendre la diminution de la concentration en AOD est probablement recommandé (grade 2+).4
- Si la procédure ne peut pas être retardée et/ou dans certaines situations précises (avant la procédure en cas de geste nécessitant une hémostase optimale, pendant la procédure en cas de saignement anormal), l’utilisation d’un agent de neutralisation ou des concentrés de complexe prothrombinique est probablement recommandée ou suggérée (grade 2+ ou avis d’experts en fonction du type d’AOD).4
Quelles précautions prendre avec les AOD chez les personnes âgées ?
Chez le sujet âgé, il est important de rechercher un trouble neurocognitif avant toute initiation d’un traitement par AOD, et régulièrement lors du suivi du patient traité par AOD, dans le but d’assurer l’observance thérapeutique.2,5,6 Ceci peut être effectué via un test mnésique simple or par une évaluation gériatrique standardisée.6
Le risque de chutes devra également être apprécié par une évaluation gériatrique tout en gardant à l’esprit que les données démontrent un bénéfice supérieur de l’anticoagulation chez les patients âgés par rapport au faible risque d’accident hémorragique lié aux chutes.5-7
Chez les personnes âgées de plus de 75 ans recevant un traitement par AOD, il est recommandé de surveiller la fonction rénale tous les 3 à 6 mois par la mesure de la clairance de la créatinine selon la formule de Cockcroft.3,5,6 En effet, une adaptation posologique de l’AOD peut être nécessaire en cas de fonction rénale diminuée.7 Dans le cadre du traitement de la FA, tous les AOD sont contre-indiqués en cas d’insuffisance rénale terminale.7 Concernant le traitement de la maladie thromboembolique veineuse (MTEV), il est suggéré de ne pas prescrire d’AOD chez les patients atteints d’insuffisance rénale sévère (clairance de la créatinine entre 15 et 29 ml/min), en raison de l’absence de données sur les bénéfices des AOD dans cette population (grade 2-).8
Les personnes âgées étant souvent des patients polymédiqués, une attention particulière devra être portée à la détection d’interactions médicamenteuses entre le traitement par AOD et les autres médicaments du patient.6 Pour plus d’informations, consultez l’article dédié aux interactions médicamenteuses des AOD.

Quelles précautions prendre avec les AOD chez les personnes de corpulence/poids faible ou élevé ?
Le tableau 1 présente les recommandations actuelles pour l’utilisation des AOD en fonction d’une corpulence ou d’un poids faible ou élevé.2
Tableau 1 : Recommandations concernant l’utilisation des AOD en fonction de l’indice de masse corporelle (IMC) et du poids du patient.2

AOD : anticoagulant oral direct ; AVK : antivitamine K ; IMC : indice de masse corporelle.
Références :
- Albaladejo P et al. Gestion des Anticoagulants Oraux Directs pour la chirurgie et les actes invasifs programmés : propositions réactualisées du Groupe d'Intérêt en Hémostase Périopératoire (GIHP) - Septembre 2015
- Steffel J et al. 2021 European Heart Rhythm Association Practical Guide on the Use of Non-Vitamin K Antagonist Oral Anticoagulants in Patients with Atrial Fibrillation. Europace. 2021;23(10):1612-1676.
- HAS. Fibrillation auriculaire non valvulaire. Quelle place pour les anticoagulants oraux ? Mai 2018.
- Douillet D et al. Recommandations sur la gestion de l’anticoagulation dans un contexte d’urgence - Guidelines on the Management of Anticoagulant in Emergency Setting. 2024
- Hanon O et al. Traitement par anticoagulants chez les patients atteints de fibrillation atriale : un consensus [Anticoagulant treatment in elderly patients with atrial fibrillation: position paper]. Geriatr Psychol Neuropsychiatr Vieil. 2019;17(4):341-355.
- Cardiologie Pratique. Pautas E et al. Comment évaluer une contre-indication du traitement anticoagulant oral chez le patient âgé ? 2020. Disponible sur le site de Cardiologie pratique : https://www.cardiologie-pratique.com/journal/article/0030073-comment-evaluer-contre-indication-traitement-anticoagulant-oral-chez-patient
- Hindricks G et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association of Cardio-Thoracic Surgery (EACTS). Eur Heart J 2021;42(5):373-498.
- Sanchez O et al. Recommandations de bonne pratique pour la prise en charge de la maladie veineuse thromboembolique chez l’adulte. Version courte. Rev Mal Respir. 2019 Feb;36(2):249-83.
PP-UNP-FRA-3096 - CV-FR-2400067-NP-Mars 2024
